Rak piersi powstaje w tkance gruczołu piersiowego. Najczęściej lokalizuje się w przewodzie mlecznym lub zraziku. Wyróżniamy dwa główne typy histologiczne: rak przewodowy i rak zrazikowy.
Nowotwór piersi nie jest homogenną chorobą, nawet w obrębie jednego typu histologicznego. W zależności od cech molekularnych guza, można wyróżnić 3 główne podtypy raka piersi. Są to:
- rak hormonozależny (obecne są receptory estrogenowe i/lub progesteronowe)
- rak HER2-dodatni (stwierdzono zwiększoną ilość białka HER2 lub genu HER2)
- rak potrójnie ujemny (brak receptorów hormonalnych, a ilość białka HER2 jest niewielka)

Dlatego w każdym przypadku raka piersi powinno się oznaczać status receptorów (estrogenowy, progesteronowy, HER2). Upewnij się, że wykonano u Ciebie takie badanie.
Zapamiętaj!
To właśnie określenie podtypu raka piersi stanowi podstawę dobrania odpowiedniego leczenia.
Szczególnym podtypem jest rak HER2-dodatni. Rozpoznawany jest on u ok. 20% pacjentek. Cechuje się agresywnym przebiegiem, zwiększoną zdolnością do przerzutowania (wyjątkowo często do wątroby i mózgu). Dlatego taki nowotwór wymaga specyficznego i natychmiastowego leczenia
Możliwe cele leczenia
Receptor HER2 – znaczenie w diagnostyce raka piersi
CO TO JEST HER2?
HER2 jest rodzajem receptora znajdującego się na powierzchni komórki – receptor naskórkowego czynnika wzrostu 2. W prawidłowej komórce piersi znajdują się dwie kopie genu, który odpowiedzialny jest za produkcję HER2. Nadekspresja (zwiększona liczba receptorów HER2) lub amplifikacja (zwiększona liczba kopii genu HER2) odpowiadają za bardzo złośliwy charakter komórek raka piersi i agresywny przebieg choroby nowotworowej.
U KTÓRYCH PACJENTEK POWINNO SIĘ OCENIAĆ RECEPTOR HER2 I JAKIE ON MA ZNACZENIE?
Każda pacjentka, u której zdiagnozowano raka piersi, musi mieć oznaczony status receptora HER2. Dlatego ponowne badanie znajduje się we wskazaniach także w przypadku, gdy nowotwór nawróci. Mówimy tu o badaniu immunohistochemicznym (ocena ilości białka HER2 na powierzchni komórki nowotworowej) lub o badaniu genetycznym – metoda hybrydyzacji in situ [FISH/CISH] (ocena liczby genów HER2 w komórce).
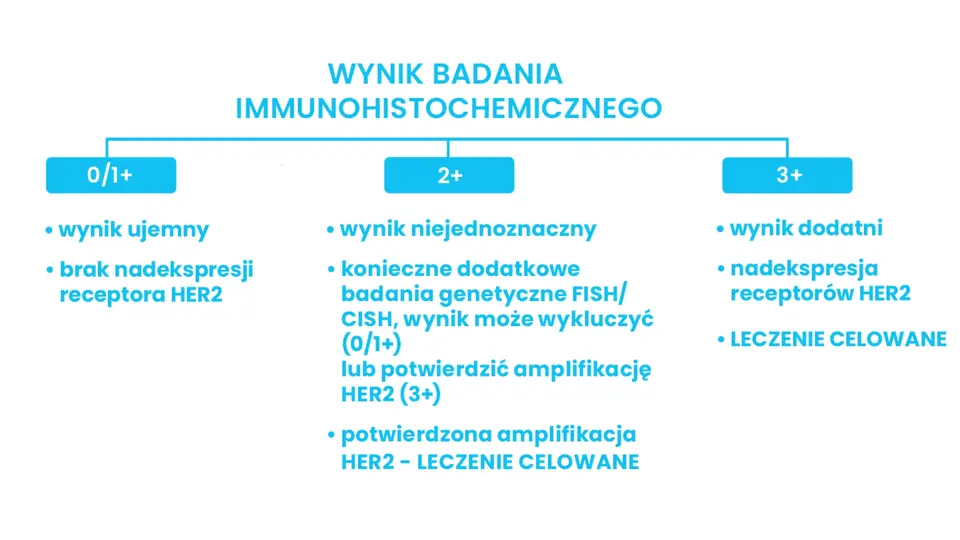
Omów Twój wynik z lekarzem oraz dowiedz się, jakie leczenie będzie dla Ciebie najbardziej odpowiednie.
Nadekspresja HER2 a rak piersi
W przypadku potwierdzenia nadekspresji receptorów HER2 lub amplifikacji genu HER2 możliwe jest zastosowanie leczenia celowanego. Obecnie dostępne są następujące leki, które stosuje się w różnych sytuacjach klinicznych.
- trastuzumab
- lapatynib
- pertuzumab
- trastuzumab emtanzyna
- neratinib
- trastuzumab derukstekan
- tucatinib
Ważne!
Podtypem raka piersi, który szczególnie źle rokuje jest rak potrójnie receptorowo ujemny.
W przypadku rozpoznania raka piersi potrójnie ujemnego nie możemy zastosować leczenia hormonalnego, ani terapii celowanej przeciwko białku HER2.
Potrójnie ujemne raki piersi często związane są z obecnością zaburzeń w genach BRCA (gen raka piersi).
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| trastuzumab deruxtecan | WIĘCEJ INFORMACJI |
| trastuzumab emtansine | WIĘCEJ INFORMACJI |
| pertuzumab | WIĘCEJ INFORMACJI |
| neratinib | WIĘCEJ INFORMACJI |
| tucatinib | WIĘCEJ INFORMACJI |
Brak ekspresji HER2
W potrójnie ujemnym raku piersi (TNBC) komórki nowotworowe nie mają receptorów estrogenowych ani progesteronowych. Wytwarzają też bardzo mało białka HER2 lub nie wytwarzają go wcale.
Lekiem, który może być stosowany samodzielnie w leczeniu zaawansowanego TNBC, po wypróbowaniu co najmniej 2 innych schematów chemioterapii jest:
- sacituzumab govitecan
Lek ten stanowi koniugat przeciwciało-lek (ADC) czyli przeciwciało monoklonalne połączone z lekiem stosowanym w chemioterapii. Przeciwciało działa jak sygnał naprowadzający. Przyłącza się do określonego białka na komórkach nowotworowych, doprowadzając bezpośrednio do nich chemioterapię. W przypadku tego koniugatu, część przeciwciała monoklonalnego przyłącza się do białka Trop-2 na komórkach raka piersi i dostarcza bezpośrednio do nich chemiolek podobny do irynotekanu.
U kobiet, które przeszły menopauzę i mają zaawansowanego raka piersi z dodatnim receptorem hormonalnym, HER2-ujemnym zastosowanie ma lek z grupy inhibitorów mTOR:
- ewerolimus
Lek ten blokuje mTOR – białko występujące w komórkach, które normalnie pomaga im rosnąć i dzielić. Ewerolimus może również hamować rozwój nowych naczyń krwionośnych w nowotworach. W efekcie tego ich wzrost może zostać ograniczony. Stosuje się go w skojarzeniu z eksemestanem, inhibitorem aromatazy, a także u kobiet, u których doszło do rozrostu nowotworu podczas leczenia letrozolem lub anastrozolem (lub jeśli nowotwór zaczął rosnąć wkrótce po zaprzestaniu leczenia tymi lekami). Można go również stosować z fulwestrantem, lekiem stosowanym w terapii hormonalnej.
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| sacituzumab govitecan | WIĘCEJ INFORMACJI |
| everolimus | WIĘCEJ INFORMACJI |
BRCA 1/2
80-90% nosicielek mutacji BRCA1 ma rozpoznanie raka potrójnie receptorowo ujemnego. Nosicielstwo mutacji BRCA1 i BRCA2 wiąże się z ponad 10-krotnie wyższym ryzykiem zachorowania na raka piersi w porównaniu do ogólnej populacji kobiet. U nosicielek mutacji genu BRCA1 stwierdza się 50-80% ryzyko wystąpienia raka piersi w trakcie całego życia i około 40% ryzyko zachorowania na raka jajnika.
Rak piersi u kobiet z mutacją genu BRCA1 i BRCA2 częściej charakteryzuje się niekorzystnymi prognostycznie cechami histologicznymi (wyższy stopień złośliwości, rak potrójnie ujemny). Dlatego tak ważne jest jego jak najwcześniejsze wykrycie i zastosowanie odpowiedniego leczenia.
Pamiętaj, że status genu BRCA powinien zostać określony przez posiadające doświadczenie laboratorium z użyciem walidowanego testu.
Oznaczenie tylko najczęściej występujących mutacji w populacji polskiej (tzw. mutacji założycielskich), nie daje ani Tobie, ani lekarzom pełnej wiedzy do zaplanowania dalszych działań terapeutycznych i prewencyjnych. Dlatego badanie obu genów powinno zostać przeprowadzone metodą NGS. Pozwala ona na zbadanie genów w całości, a nie tylko w wybranych punktach. Jeśli żadna mutacja nie zostanie wykryta tą metodą, rozważ również badanie metodą MLPA. MLPA to metoda, która wykrywa duże zmiany w genach, a które nie są widoczne w badaniu metodą NGS.
KTÓRA PACJENTKA Z RAKIEM PIERSI POWINNA PODDAĆ SIĘ BADANIU OCENY STATUSU MUTACJI BRCA1, BRCA2?
- poniżej 45 roku życia, niezależnie od wywiadu rodzinnego,
- poniżej 50 roku życia, jeśli:
- rak jest obustronny lub wieloogniskowy,
- posiada więcej niż 1 bliską krewną chorą na raka piersi lub więcej niż 1 bliskiego członka rodziny chorego na raka trzustki, prostaty,
- poniżej 60 roku życia, jeśli rak jest potrójnie ujemny receptorowo,
- w dowolnym wieku, jeśli:
- posiada więcej niż 2 bliskich krewnych chorych na raka piersi, trzustki, prostaty,
- posiada więcej niż 1 krewną, u której wykryto raka piersi poniżej 50 roku życia lub chorą na raka jajnika,
- zachorowanie na raka piersi wystąpiło u krewnego płci męskiej,
- pochodzi ze społeczności Żydów aszkenazyjskich.
U części chorych na raka piersi wskazane jest oznaczenie statusu mutacji genów BRCA1/2. Zapytaj swojego lekarza, czy to badanie powinno być u Ciebie wykonane.
Mutacja w genie BRCA1 lub BRCA2
Jakie znaczenie ma wykrycie mutacji w genie BRCA1/2?
W przypadku potwierdzenia mutacji w genach BRCA1, BRCA2 możliwe jest zastosowanie w określonych sytuacjach klinicznych leków z grupy inhibitorów PARP (polimerazy poli-adenozynodifosforanu rybozy).
Inhibitory PARP:
- olaparib
- talazoparib
KIEDY MOŻNA ZASTOSOWAĆ LEKI Z GRUPY INHIBITORÓW PARP?
- obecność wrodzonej mutacji w genach BRCA1, BRCA2,
- brak nadekspresji receptora HER2 (HER2-ujemny),
- choroba miejscowo zaawansowana lub rozsiana,
- poprzednia terapia lekami z grupy antracyklin i/lub taksanów (lub przeciwwskazania do tej terapii),
- poprzednia terapia hormonalna u pacjentek z dodatnimi receptorami hormonalnymi (lub przeciwwskazania do tej terapii).
Zapamiętaj!
Mutacja BRCA może być dziedziczna – przekazywana z pokolenia na pokolenie. Jeżeli wynik testu genetycznego jest pozytywny, czyli dodatni, to badanie genetyczne powinno być także przeprowadzone u Twoich bliskich krewnych. W razie wykrycia mutacji u członka rodziny można zastosować postępowanie prewencyjne oraz objąć taką osobę badaniami przesiewowymi.
Ważne! Jeśli wykryto u Ciebie mutację w genie BRCA1 lub BRCA2, to powinnaś zostać skierowana do Poradni Genetycznej w celu uzyskania porady genetycznej.
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, jak również rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| olaparib | WIĘCEJ INFORMACJI |
| talazoparib | WIĘCEJ INFORMACJI |
PD-L1
Wraz z rozwojem immunoterapii pacjentki z potrójnie ujemnym, zaawansowanym rakiem piersi zyskały nową opcję terapeutyczną.
Celem immunoterapii jest wykorzystanie naturalnych mechanizmów układu odpornościowego do walki z nowotworem. Dlatego w leczeniu pierwszej linii tego typu nowotworu wykorzystuje się przeciwciało monoklonalne, które wiąże się z białkiem PD-L1 (ligand programowanej śmierci komórki). Białko to jest obecne na powierzchni wielu komórek nowotworowych.
Ekspresja białka PD-L1
KIEDY JEST WSKAZANE BADANIE STATUSU PD-L1?
Badanie statusu PD-L1 jest wskazane przed rozpoczęciem leczenia pacjentek z zaawansowanym, potrójnie ujemnym rakiem piersi. Wynik tego badania wskazuje, czy może być zastosowana immunoterapia z wykorzystaniem:
- atezolizumabu
- pembrolizumabu
Wykazano, że pacjentki, których komórki nowotworowe wykazują ekspresję PD-L1 na poziomie poniżej 1% nie odnoszą korzyści z immunoterapii.
W rezultacie połączenia się PD-L1 z receptorem PD-1, obecnym na komórkach układu odpornościowego, dochodzi do zahamowania odpowiedzi immunologicznej wobec rozwijającego się nowotworu. Przeciwciała skierowane przeciw cząsteczce PD-L1 (jak atezolizumab, pembrolizumab) uniemożliwia takie połączenie, co prowadzi do wzmocnienia przeciwnowotworowej odpowiedzi immunologicznej.
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, jak również rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| atezolizumab | WIĘCEJ INFORMACJI |
| pembrolizumab | WIĘCEJ INFORMACJI |
Receptory ER/PR
LECZENIE RAKA PIERSI, KTÓRY WYKAZUJE OBECNOŚĆ RECEPTORÓW ESTROGENOWYCH I/LUB PROGESTERONOWYCH OPIERA SIĘ NA HORMONOTERAPII.
Wzrost tego rodzaju raka jest zależny od hormonów płciowych – estrogenu i progesteronu. Dlatego zmniejszenie stężenia hormonów (inhibitory aromatazy) lub blokowanie ich receptorów (tamoksyfen, fulwestrant) stanowi podstawę działania hormonoterapii. Skuteczność tej metody może zostać ograniczona przez pojawiającą się z czasem oporność na stosowane leki. Jedną z przyczyn zmniejszenia skuteczności hormonoterapii może być nadmierna aktywność szlaków sygnałowych regulujących podział komórek. Jednym z nich jest szlak, którego częścią są kinazy CDK4/6.
Kinaza CDK4/6
Zastosowanie inhibitorów kinazy CDK4/6 umożliwia ograniczenie podziałów komórek nowotworowych.
Do tej grupy leków należą:
- rybocyklib
- palbocyklib
- abemacyklib
Inhibitory CDK4/6 stosuje się w połączeniu z hormonoterapią (inhibitorem aromatazy lub fulwestrantem) w pierwszej lub drugiej linii leczenia.
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, jak również rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| palbociclib | WIĘCEJ INFORMACJI |
| abemaciclib | WIĘCEJ INFORMACJI |
| ribociclib | WIĘCEJ INFORMACJI |
Kinaza PI3K
Kinazy PI-3 (PI3K) są ważnymi wewnątrzkomórkowymi, wtórnymi przekaźnikami biorącymi udział w wielu procesach, w tym proliferacji (namnażaniu), migracji i różnicowaniu komórek.
Mutacja w genie PIK3CA
OKOŁO 40% PACJENTEK CHORUJĄCYCH NA HORMONOZALEŻNEGO, HER2-UJEMNEGO RAKA PIERSI JEST NOSICIELKAMI MUTACJI W GENIE PIK3CA .
Obecność tej mutacji skutkuje nadmierną aktywnością kinazy PI3K (3-kinazy fosfatydyloinozytolu). Kinaza ta jest związana z regulacją podstawowych procesów w komórce m.in. podziałów i apoptozy. Obecność mutacji PIK3CA wiąże się z gorszym rokowaniem i słabszą odpowiedzią na hormonoterapię. Lekiem ukierunkowana na zablokowanie nieprawidłowej kinazy PI3K jest:
- alpelisib
Terapia alpelisibem może być stosowana przez pacjentki z zaawansowanym rakiem piersi będące nosicielkami mutacji PIK3CA zlokalizowanej w eksonie 7, 9 i 20. Skuteczność tego leczenia została wykazana w przypadku pacjentek, u których nastąpiła progresja choroby po jednej lub dwóch liniach hormonoterapii. Alpelisib stosuje się w skojarzeniu z fluwestrantem.
SPRAWDŹ STATUS REFUNDACJI LEKÓW W ONCOINDEX.ORG:
*Lista Oncoindex.org obejmuje leki zarejestrowane przez EMA (Europejską Agencję Leków) w ostatnich 15 latach, jak również rekomendowane przez ESMO (Europejskie Towarzystwo Onkologii Klinicznej).
| alpelisib | WIĘCEJ INFORMACJI |
NTRK
NTRK to neurotroficzna receptorowa kinaza tyrozynowa. Geny kodujące białka TRK mogą ulegać fuzji z innymi nieprawidłowymi genami, co daje sygnał do wzrostu guzów nowotworowych.
Fuzja genów NTRK
Ten typ zmian genetycznych jest rzadki, ale występuje w przypadku szeregu nowotworów, w tym podzbioru nowotworów gruczołów ślinowych zwanych rakami wydzielniczymi.
Leki które skupiają się na tej konkretnej zmianie genetycznej w genach NTRK, nie będąc specyficznymi dla określonego nowotworu, są:
- larotrektynib – opcja preferowana w leczeniu m.in. raka piersi HER(-), przydatna w wybranych okolicznościach w leczeniu m.in. raka piersi HER(+).
- entrektynib – opcja przydatna w pewnych okolicznościach, co oznacza, że preferowane są inne schematy leczenia, jednakże dopuszcza się w określonym stanie klinicznym rozważenie zastosowania.
Larotrektynib i entrektynib to leki zatwierdzone w leczeniu zaawansowanych nowotworów z mutacjami w genie NTRK. Stosuje się je, gdy choroba postępuje mimo wcześniejszych terapii lub nie można usunąć guza operacyjnie.

